As vacinas inaladas pela boca ou nariz podem parar o coronavírus, embora haja poucas evidências de testes em humanos até agora.
Os sprays são o futuro das vacinas COVID-19?
Essa é a esperança de dezenas de grupos de pesquisa e empresas, que trabalham em novos tipos de inoculação. Em vez de depender de injeções, eles usam sprays ou gotas administrados pelo nariz ou pela boca, que visam melhorar a proteção contra o vírus SARS-CoV-2.
Esta semana, uma versão inalada de uma vacina COVID-19, produzida pela empresa chinesa CanSino Biologics em Tianjin, foi aprovada para uso como dose de reforço na China.É uma das mais de 100 vacinas orais ou nasais em desenvolvimento em todo o mundo.
Em teoria, essas vacinas poderiam estimular as células imunológicas nas finas membranas mucosas, que revestem as cavidades no nariz e na boca, onde o SARS-CoV-2 entra no corpo e rapidamente parar o vírus, antes que ele se espalhe. Os desenvolvedores de vacinas esperam que essas vacinas de “mucosa” previnam até casos leves de doença, e bloqueiem a transmissão para outras pessoas, alcançando o que é conhecido como imunidade esterilizante.
Algumas vacinas de mucosa já estão aprovadas para outras doenças, incluindo uma vacina pulverizável contra a gripe. Evidências em animais apoiam a ideia de que a imunidade esterilizante pode ser induzida contra a COVID-19, embora os dados de humanos sejam escassos. A natureza explica por que as vacinas mucosas podem ajudar a anular o SARS-CoV-2 e o que significam as últimas descobertas.
Por que as vacinas mucosas podem ser melhores que as vacinas convencionais?
As vacinas COVID-19 atualmente em uso, fazem um bom trabalho para reduzir a gravidade da doença e prevenir a hospitalização, mas não bloqueiam doenças leves ou a transmissão, tão bem.
Uma razão é que eles são injetados no músculo. As injeções intramusculares provocam uma resposta imune que inclui células T, que destroem células infectadas, e células B, que produzem anticorpos que “neutralizam” patógenos, ligando-se a eles para impedi-los de entrar nas células saudáveis. Essas células e anticorpos circulam pela corrente sanguínea. Mas eles não estão presentes em níveis altos o suficiente no nariz e nos pulmões, para fornecer proteção rápida. No tempo que eles levam para viajar pela corrente sanguínea, o vírus se espalha e a pessoa infectada fica doente.
As vacinas da mucosa podem desencadear uma resposta imune de todo o corpo, mas também podem ativar células imunes no tecido da mucosa do nariz e do trato respiratório. Essas células localizadas “agem como sentinelas no local da infecção”, diz Benjamin Goldman-Israelow, médico-cientista da Yale School of Medicine em New Haven, Connecticut. “Eles podem agir muito mais rapidamente.”
As células imunes localizadas da mucosa, conhecidas como células T e B de memória residentes no tecido, têm funções ligeiramente diferentes das células T e B circulantes. Por exemplo, as células B de memória residentes em tecidos, produzem anticorpos chamados imunoglobulina A secretora (IgA), que se entrelaçam com as camadas do trato respiratório, onde podem deter patógenos rapidamente. No entanto, não está claro o quão bem a IgA secretora protegerá contra o SARS-CoV-2.
Os pesquisadores estão testando vacinas de mucosa como primeiras doses para pessoas não vacinadas, e como reforços para aqueles que já receberam vacinas contra a COVID-19. Algumas vacinas de mucosa são idênticas às vacinas injetadas, mas são esguichadas como líquido ou gotículas no nariz. Outros têm uma composição diferente, ou são preparados de forma diferente. Por exemplo, a vacina de mucosa desenvolvida pela CanSino é a mesma que a injetada, mas é embalada em aerossóis e inalada pela boca, com um nebulizador com um quinto da dose da versão injetada. Algumas vacinas de mucosa em desenvolvimento são engolidas como pílulas.
Quão boas são as vacinas da mucosa contra outras doenças?
Pelo menos nove vacinas de mucosa são aprovadas contra patógenos para uso em pessoas, incluindo poliovírus, gripe e cólera. Oito dessas vacinas são tomadas por via oral e uma, contra a gripe, é administrada por via intranasal.
A vacina oral contra a poliomielite, que induz imunidade no intestino, é altamente bem-sucedida, e chega perto de alcançar a imunidade esterilizante. Em casos raros, no entanto, esta vacina viva atenuada sofrerá mutação e causará doença. Para outras doenças, as vacinas da mucosa não tiveram tanto sucesso, às vezes porque a vacina não gera uma resposta imune suficientemente forte, e às vezes porque desencadeia efeitos colaterais. A empresa de vacinas suíça Berna Biotech, em Berna, retirou do mercado sua vacina intranasal contra a gripe em 2001, por exemplo, depois de descobrir que aumentava o risco de paralisia facial temporária.
Um produto chamado FluMist, uma vacina intranasal viva atenuada contra influenza, aprovada nos Estados Unidos e na Europa, supera a versão intramuscular em crianças pequenas. Os adultos também podem achar mais conveniente ter uma vacina pulverizada no nariz, em vez de injetada. Mas o FluMist não funcionou tão bem em adultos. Isso porque muitos tiveram anos para construir alguma imunidade aos vírus da gripe. Mesmo que essa imunidade não seja forte o suficiente para prevenir a doença, as respostas imunes das mucosas dos adultos ainda podem impedir que a vacina atenuada infecte as células nasais ou eliminá-la, antes que ela tenha a chance de fazer seu trabalho.
“É um ato de equilíbrio entre garantir que a vacina não cause doenças e, ainda assim, replicar o suficiente para obter imunidade da mucosa, em pessoas que tiveram alguma experiência com o vírus”, diz Kanta Subbarao, diretora da Organização Mundial da Saúde (OMS) Colaboradora Centro de Referência e Pesquisa sobre Influenza em Melbourne, Austrália. Os pesquisadores ainda não sabem se esse problema também pode afetar as vacinas intranasais COVID-19.
Onde e quando as vacinas da mucosa COVID-19 podem estar disponíveis?
Cerca de 100 vacinas de mucosa para COVID-19 estão em desenvolvimento globalmente, de acordo com a Airfinity, uma empresa de análise de saúde em Londres. Cerca de 20 delas chegaram a ensaios clínicos em humanos, dos quais pelo menos quatro, uma na Índia, uma no Irã e duas na China, concluíram ou estão passando por estudos de fase III, para testar a segurança e quão bem eles funcionam em comparação com outras vacinas. O Irã deu sua aprovação de emergência de vacina em outubro de 2021, e pelo menos cinco milhões de doses foram entregues ao Ministério da Saúde, diz Ali Es-haghi, químico analítico do Razi Vaccine and Serum Research Institute em Karaj, que desenvolveu a vacina. Mas o instituto ainda não publicou dados sobre a eficácia em humanos. Diz-se que a Rússia também já aprovou uma vacina de mucosa para seu mercado, mas não publicou dados, e os fabricantes da vacina não responderam ao pedido de detalhes da Nature.
Dados de testes humanos em larga escala sobre vacinas de mucosas nos Estados Unidos e na Europa, levarão mais um ano ou dois. “Não há o mesmo senso de urgência agora” em comparação com o início da pandemia, diz Louise Blair, chefe de vacinas e variantes da Airfinity. “Temos uma abundância de vacinas. No momento, os países parecem estar satisfeitos com a proteção contra a hospitalização em vez da infecção. Portanto, financiamento e recursos são muito diferentes e não acho que veremos a mesma velocidade de desenvolvimento”, diz ela.
Enquanto isso, os países devem contar com reforços intramusculares para manter a imunidade. Algumas autoridades de saúde pública estão atualizando reforços contra variantes de coronavírus, como a Omicron, embora dados iniciais sugiram que eles tenham um desempenho apenas um pouco melhor do que uma dose extra de vacinas mais antigas. “Mas contar apenas com reforços para suprimir variantes emergentes pode não ser a abordagem ideal”, diz Robert Seder, chefe de imunologia celular do Instituto Nacional de Alergia e Doenças Infecciosas (NIAID) dos EUA em Bethesda, Maryland. “Para aumentar a proteção contra a transmissão, talvez seja necessário alterar a entrega” de reforços para aumentar as respostas das mucosas, diz ele.
As vacinas da mucosa COVID-19 podem induzir imunidade esterilizante?
Prevenir a infecção e a transmissão é um alto nível para qualquer vacina. Mas estudos de vacinas mucosas SARS-CoV-2 em animais, sugerem que é possível. Por exemplo, um estudo em camundongos realizado por Goldman-Israelow e seus colegas da Universidade de Yale descobriu, que um reforço intranasal, administrado após uma dose de vacina convencional, induziu imunidade mucosa e protegeu completamente os animais de um nível letal de exposição ao coronavírus, enquanto um reforço intramuscular não.
E em macacos rhesus (Macaca mulatta), outra vacina intranasal, que usava um vírus semelhante à gripe para fornecer RNA de SARS-CoV-2 às células, protegeu completamente os animais da infecção por SARS-CoV-2. A replicação do vírus era indetectável nas vias aéreas e nos tecidos pulmonares dos macacos, diz Ursula Buchholz, chefe da seção de vírus de RNA do NIAID, que liderou o estudo. “Em modelos pré-clínicos, obtemos algo muito próximo de esterilizar a imunidade. Teremos que ver como isso se traduz em estudos clínicos”, diz ela.
Como os pesquisadores estão medindo a eficácia das vacinas da mucosa nas pessoas?
Há uma maneira rápida de prever se uma vacina intramuscular COVID-19 será eficaz: medir os níveis de anticorpos neutralizantes que circulam no sangue. Níveis mais altos geralmente significam melhor proteção, algo que os pesquisadores estabeleceram após décadas de experiência com vacinas intramusculares contra outros patógenos.
Mas para vacinas de mucosas que visam induzir imunidade esterilizante, não existe uma correlação clara. Muitos desenvolvedores estão medindo as respostas imunes no trato respiratório, incluindo IgA secretora, outros anticorpos e células T de memória, residentes em tecidos. Isso provavelmente contribui para a proteção, mas não está claro quais níveis são necessários para prevenir a infecção e a transmissão. Estudos de respostas imunes no nariz e pulmões de pessoas que sofreram uma infecção natural, podem ser informativos.
Até que esta pesquisa básica seja estabelecida, os desenvolvedores de vacinas mucosas devem determinar a eficácia de outras maneiras. A empresa Bharat Biotech em Hyderabad, na Índia, por exemplo, mediu anticorpos neutralizantes sistêmicos no soro sanguíneo em seu teste de uma vacina intranasal COVID-19. Se eles corresponderem ou excederem os níveis de anticorpos das vacinas intramusculares no mercado, o estudo atingirá seu objetivo primário, e será considerado um sucesso. Mas não determinará a capacidade da vacina de prevenir infecção ou transmissão. No mês passado, a empresa disse que enviou dados de testes em estágio final, ainda não publicados, ao regulador do país, esperando aprovação para começar a fornecer a vacina às clínicas.
A CanSino rastreou a eficácia usando uma estratégia semelhante, medindo os níveis de anticorpos neutralizantes no soro sanguíneo, e comparando-os com os das vacinas existentes. Um estudo de fase II da vacina de mucosa em aerossol da empresa relatou em janeiro que, quando administrada como reforço, a vacina aumentou os níveis de anticorpos séricos significativamente mais do que um reforço da vacina intramuscular da CanSino. Em julho, a empresa observou em outro relatório, que os níveis de anticorpos diminuíram ao longo do tempo, mas ainda eram mais altos do que os obtidos pela via intramuscular. A empresa também está medindo células T e anticorpos na saliva, mas os níveis de resposta necessários para fornecer imunidade esterilizante, não são conhecidos.
A empresa chinesa Beijing Wantai Biological Pharmacy também possui uma vacina de mucosa em testes de fase III, mas a empresa não respondeu ao pedido de comentário da Nature.
Outra opção é realizar estudos de eficácia, comparando uma vacina de mucosa com um grupo placebo. A Codagenix em Farmingdale, Nova York, e o Serum Institute of India em Pune, estão adotando essa abordagem em um estudo de fase II/III de uma vacina intranasal em 20.000 pessoas não vacinadas, cerca de metade das quais receberá um placebo em seus narizes. A eficácia será determinada comparando o número de casos confirmados em cada grupo, e medindo a taxa de proteção da vacina, diz Robert Coleman, executivo-chefe da Codagenix.
Os grupos placebo estão ficando mais difíceis de reunir, à medida que o número de pessoas que não foram infectadas com SARS-CoV-2 ou vacinadas, diminui. Tais ensaios também são difíceis de justificar eticamente quando vacinas eficazes estão prontamente disponíveis. No entanto, existem países que têm baixas taxas de vacinação e acesso limitado à vacina, onde tal ensaio pode ser conduzido de forma ética. O estudo de fase II/III da Codagenix faz parte das vacinas de ensaio de solidariedade da OMS, que reúne vários ensaios para compartilhar um grupo placebo. Um porta-voz da Codagenix diz, que os testes estão sendo conduzidos em países da África para começar, mas não divulgou detalhes. Eles não devem produzir resultados até 2023. A Codagenix também está trabalhando em um teste de sua vacina intranasal como reforço, atualmente na fase I.
“É completamente possível determinar a eficácia”, diz Sandy Douglas, pesquisador-chefe de uma vacina intranasal SARS-CoV-2, que está sendo desenvolvida pela Universidade de Oxford, no Reino Unido. “É um pouco mais complicado do que testar vacinas intramusculares de primeira geração, em uma população sem infecção”, diz ele.
Referente ao comentário publicado na Nature.

Autor:
Dr. Dylvardo Costa Lima
Pneumologista, CREMEC 3886 RQE 8927
E-mail: dylvardofilho@hotmail.com
Assine a nossa NewsLetter para receber conteúdos e informes sobre ações, eventos e parcerias da nossa marca: https://bit.ly/3araYaa
Este post já foi lido726 times!



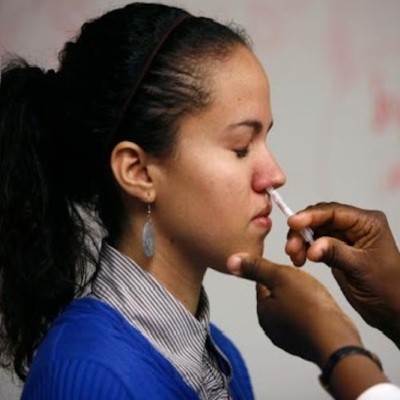

























You must be logged in to post a comment Login